杨益民医生的科普号
- 精选 经皮椎体成形术和经皮球囊扩张椎体后凸成形术
1.概述及历史经皮椎体成形术(percutaneous vertebroplasty,PVP)是指经皮穿刺,通过椎弓根或椎弓根外途径向病变椎体内注入骨水泥,以达到增加椎体强度和稳定性,防止塌陷,缓解疼痛为目的一种微创脊椎外科技术,其在一定程度上也可恢复椎体的部分高度。1984年法国放射科医生Galibert和Deramond,采用经皮穿刺注射聚甲基丙烯酸甲酯骨水泥(polymethyl methacrylate,PMMA)成功地治疗了1例颈2椎体痛性血管瘤患者,首次提出了经皮椎体成形术的概念 。之后法国神经放射科医生联合神经外科医生使用改良的此技术给7例患者椎体内注射了骨水泥,包括2例血管瘤,1例转移性瘤,4例OVCF,结果显示经治疗后,患者的疼痛症状均得到了不同程度的缓解。1989年法国医生Kaemmerlen等总结了采用PVP治疗的20例椎体转移瘤患者的疗效,结果显示有效率达到80%,并发症发生率为10%,文章指出,不伴有椎弓根破坏的疼痛性溶骨性椎体转移瘤是PVP手术的最佳适应证之一。1994年PVP的方法被引入到美国,Jensen]首先报道了采用椎体成形术,经皮穿刺经椎弓根向椎体内注入甲基丙烯酸甲酯骨水泥(PMMA)治疗29例骨质疏松性椎体骨折病人,其中26例患者在治疗后疼痛得到明显缓解,有效率为90%。随后PVP应用范围逐渐扩大,除了治疗症状性椎体血管瘤、脊柱转移瘤、椎体骨髓瘤外,更多的应用于治疗骨质疏松性椎体压缩骨折伴有顽固性疼痛的患者,并取得了良好的疗效。随着PVP技术的广泛应用,其缺点也逐渐受到重视,最主要的是较高的骨水泥渗漏率,且PVP直接复位椎体高度的作用非常有限,不能很好改善脊柱的后凸畸形,这些缺点可能直接影响手术治疗的效果。在此背景下,1998年美国骨科医生Mark Reiley 研制出一种在椎体内可膨胀性的球囊(KyphXTM ,Inflatable Bone Tamp),该技术采用经皮穿刺椎体后,植入球囊,通过液压的方法使球囊逐渐扩张挤压周围骨质,从而复位塌陷的椎体终板,球囊扩张后撤出椎体,在椎体内部形成一个可以放置填充材料的空腔,这样就减小了注入骨水泥时所需的压力,而且骨水泥置于其内不易流动,有效减少了骨水泥渗漏的发生,经皮穿刺球囊扩张椎体后凸成形术(percutaneous kyphoplasty,PKP)便由此诞生。PKP是PVP的改良与发展,和PVP相比,两者的生物力学性能无明显区别,止痛效果均满意,但骨水泥渗漏明显减少,临床应用显示PKP不仅可解除或缓解疼痛症状,还可以明显恢复被压缩椎体的高度,改善后凸畸形,使脊柱的生理曲度得到恢复或部分恢复,并可增加胸腹腔的容积与改善脏器功能,提高患者的生活质量。鉴于这些优点,PKP 在美国和全世界迅速广泛应用。Rao等回顾了行PKP的相关文献,总结得出PKP对骨质疏松性椎体压缩骨折的有效率可达90%。Li X等应用PKP/PVP治疗96例胸腰椎骨质疏松性椎体压缩骨折,结果显示,两种手术方法均到达了缓解疼痛,改善患者生活质量的目标,但PKP能更好的纠正脊柱的后凸畸形,能明显减低水泥的渗漏。随着越来越多的新型椎体内扩张器被研制,PKP技术也得到了不断进行改善。目前经皮椎体成形术和经皮球囊扩张椎体后凸成形术在全世界范围内现已广泛开展,骨质疏松性椎体压缩骨折已成为其最主要适应症,Hulme等系统回顾了69篇临床比较PVP和PKP的研究文章,指出这些病例中80%的治疗对象是OVCF。综述比较了4456例PVP和1642例PKP,结果显示两种治疗方法均可以很明显的缓解原有疼痛(PVP为87%;PKP为92%),骨水泥渗漏率PVP为41%,而PKP为9%,两者对于椎体高度的恢复作用类似,Cobb角改善平均为6.6°。2.适应症及禁忌症根据世界介入放射学会(the Society of Interventional Radiology SIR)在2003年发布的指南,PVP的适应症为骨质疏松性椎体压缩性骨折超过两周,经保守治疗无效,胸腰背部顽固性疼痛的患者;由于良性或恶性肿瘤导致椎体骨质破坏引起疼痛的患者;由于骨组织缺血坏死所致椎体病理性骨折引起疼痛的患者。手术的绝对禁忌症包括无症状的椎体压缩骨折;目标椎体的感染性疾病;无法纠正的凝血障碍;骨水泥过敏;患者一般状况差无法耐受手术者。适应症:1)骨质疏松性椎体压缩性骨折椎体压缩性骨折:是目前PVP及PKP应用最为广泛的适应症。特别适用于老年骨质疏松性椎体压缩性骨折。手术要求骨折节段椎管内脊髓无明显受压,无明显神经受累表现,年龄为女性大于55岁,男性大于60岁,骨密度检测或影像学提示骨质疏松,经保守治疗疼痛缓解不满意者,或不能耐受长期卧床者。MRI表现包括:骨折椎体内信号改变,提示存在水肿,椎体高度降低,终板塌陷,可见骨折线或椎体内积液;CT可见椎体内骨折线;ECT骨扫描显示病变椎体核素代谢增高。2)椎体肿瘤:是经皮椎体成形术最早的治疗对象,取得了很好的效果。其适用症主要有:症状性椎体血管瘤:椎体血管瘤因为椎体内血流丰富,传统开放手术往往并发大量失血,术中快速的出血常会导致术野暴露不清,操作困难,或者因为大出血而被迫中止手术,无法彻底切除减压,术后也易形成局部血肿压迫脊髓导致肢体神经症状。经皮椎体成形术可栓塞瘤体血供,增加椎体强度,稳定患椎,破坏局部神经末梢从而达到止痛作用;并可提供椎体内有效支撑,防止可能出现的病理性骨折。若椎体血管瘤已经出现脊髓压迫症状时,可采用先向椎体内填充骨水泥后再行后路椎板减压,而无需椎体切除,这样就简化了手术操作,降低了手术风险 ,提高了治疗的满意率。有报道椎体血管瘤术前行椎体成形术后再开放手术减压可大大减少出血量。椎体原发及转移性恶性肿瘤:转移瘤和骨髓瘤是最常见的脊柱溶骨性恶性肿瘤,常使患者出现背部顽固性疼痛并丧失活动能力。若药物及放、化疗止痛作用无效或伴发病理性骨折时可考虑应用椎体成形术,PVP除可通过向椎体内注入PMMA获得稳定、缓解疼痛外,还可同时作肿瘤组织活检以明确诊断,因为肿瘤可造成椎体周壁的破坏,故骨水泥的渗漏率相对于压缩性骨折和血管瘤要高。禁忌症:1)椎体后壁完整性破坏,椎体高度丢失超过2/3,无法顺利穿刺者;2)爆裂性骨折的游离骨块进入椎管,合并下肢神经或括约肌损伤症状;3)凝血机制障碍;4)目标椎体有感染性疾病;5)对手术所需要的任何物品过敏者;6)穿刺部位皮肤感染;7)患者一般状况极差,无法耐受手术。8)不伴有骨质疏松症的中青年椎体骨折。
杨益民 副主任医师 西安交通大学第一附属医院 骨科5626人已读 - 就诊指南 微创经皮内窥镜治疗腰椎间盘突出症
微创经皮内窥镜治疗腰椎间盘突出症 腰椎间盘突出症概述: 腰椎间盘突出症是骨科常见的疾病,其发病由于各种原因造成椎间盘组织退行性改变,在此基础上,由于慢性或急性的外力造成髓核组织突入破损的纤维环并突出(或脱出)于后方或椎管内,导致相邻脊神经根遭受刺激或压迫,从而产生腰部疼痛,一侧下肢或双下肢麻木、疼痛等一系列症状。 症状: 腰痛:80%的患者首先表现为腰痛,特点:腰骶部,臀部,慢性钝痛,久坐后或弯腰持重物后出现或加重,平躺后缓解。 腿疼:疾病进一步进展,会出现下肢放射性疼痛,因为约95%的腰椎间盘突出症发生在L4~5、L5~S1阶段, 故典型的疼痛为坐骨神经痛,表现为从臀部到大腿后方,小腿后外侧,足的放射性疼痛。如果系高位椎间盘突出,可出现股神经支配的大腿前方的放射性疼痛。 马尾综合征:如果突出组织巨大,可压迫硬脊膜内的马尾神经,表现为大小便功能障碍,尿潴留,大便困难,鞍区麻木。 治疗: 保守:卧床,止疼,脱水,营养神经等药物,按摩,牵引,封闭,射频消融术。 手术:传统后路椎板部分或全部切除、髓核摘除,需要广泛剥离软组织,创伤较大,术后腰背部乏力疼痛,因为正常组织破坏较多,往往需要行内固定融合。 微创经皮内窥镜治疗腰椎间盘突出症简介: 经皮内窥镜下椎间盘摘除术是近年来发展起来的脊柱外科微创技术,具有创伤小,恢复快、花费低等优势,患者伤口不足1厘米,很多病例可以在局麻下完成手术,基本不需要输血,手术入路经过人体自然间隙,对骨组织破坏极少,往往不再需要使用内固定及椎体间融合,符合精准治疗的外科发展理念,我科已开展此项技术多年,临床疗效满意。
杨益民 副主任医师 西安交通大学第一附属医院 骨科608人已读 - 医学科普 一图读懂丨腰椎间盘突出VS腰肌劳损
 杨益民 副主任医师 西安交通大学第一附属医院 骨科2575人已读
杨益民 副主任医师 西安交通大学第一附属医院 骨科2575人已读 - 医学科普 微创经皮穿刺椎体成形治疗骨质疏松症椎体压缩性骨折示意图(俗称打水泥)
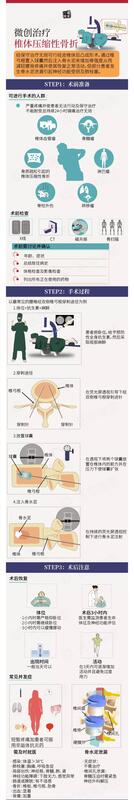 杨益民 副主任医师 西安交通大学第一附属医院 骨科1925人已读
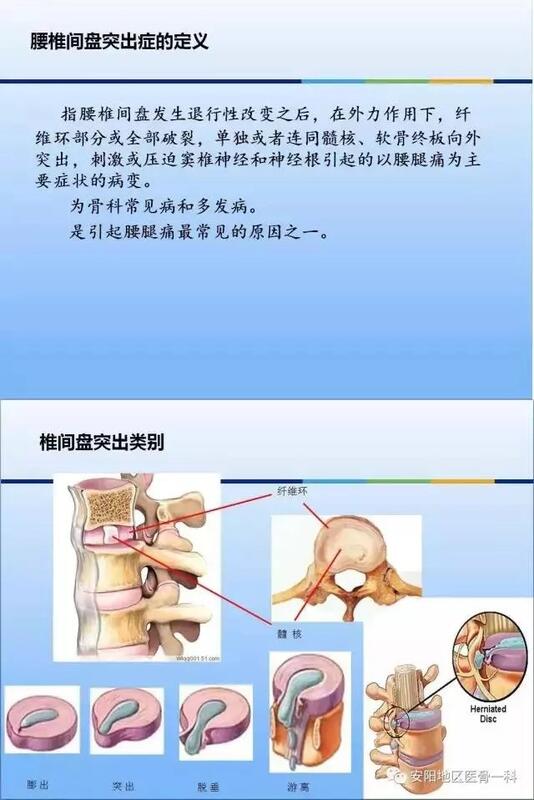
杨益民 副主任医师 西安交通大学第一附属医院 骨科1925人已读 - 医学科普 椎间盘源性腰痛(Discogeniclowbackpain)
慢性腰痛分为特异性腰痛(specific low back pain)和非特异性腰痛(nonspecific low back pain)。前者常有明确的病因,例如:感染、肿瘤、骨质疏松、骨折、炎症性疾病或马尾神经综合征。然而,80%-90%的慢性腰痛是非特异性的,常没有公认的、特定的病因,且多为慢性、反复发作,很难被完全根治。 在所有非特异性腰痛中,椎间盘源性腰痛已被认为是一个重要原因。据估计,椎间盘源性腰痛(Discogenic low back pain)占所有腰痛患者的28-43%。椎间盘源性腰痛是指椎间盘病变(如退变、纤维环破裂)后刺激椎间盘内疼痛感受器引起的慢性腰痛,不伴根性症状,但可伴有腹股沟区及大腿前侧牵涉痛。另外,椎间盘纤维环外层撕裂后发生的神经末梢及机械感受器伴随血管肉芽组织内长入纤维环内层,甚至髓核。自由的神经末梢在炎症及机械压力作用下会导致周围神经末梢敏化(周围敏化)从而激活疼痛感受器导致腰痛。椎间盘源性腰痛分为两种类型,即由于纤维环破裂引起的腰痛(Internal annular disruption, IAD)和由于终板破裂引起的腰痛,即终板源性腰痛(Internal endplate disruption, IED)。 虽有争议,压力下腰椎间盘造影诱发平时疼痛是明确疼痛椎间盘的有效方法,或者椎间盘内注射麻醉药(比如布比卡因)后平时的腰痛症状明显消失,即可诊断。疼痛的椎间盘在造影剂注射过程中,造影剂要么通过放射状纤维环撕裂流向椎间盘外方,要么通过放射状终板撕裂流向椎体,两者都诱发患者平时的腰痛反应。 另外,腰椎间盘的神经分布非节段性的,是多节段分布(与以往认识不同,不是同节段支配)。研究发现:L4-5椎间盘的神经分布来自于T12-S1背根节,并通过椎体双侧交感链传导,经L2背根节传入脊髓后传至大脑中枢。所以,临床上椎间盘源性腰痛患者疼痛常难以定位到具体的椎间盘,且腰2神经根背根节阻滞可治疗椎间盘源性腰痛。 对于患者腰痛反复发作,或伴有腹股沟区或双大腿前侧牵涉痛,但常不过膝盖,无明显下肢典型神经根支配区的疼痛麻木不适,且疼痛持续时间大于3个月,MRI表现为典型的单节段信号降低、纤维环后部出现高信号区(HIZ),应考虑椎间盘源性腰痛的诊断。 对于大部分椎间盘源性腰痛病人来说,保守治疗如药物、理疗、卧床休息、按摩等可能是有效的方法,但应避免应用无效的营养神经(比如甲钴胺)和脱水药物(比如地奥司明)治疗。但对于一些渐进发展的慢性病人,通过各种非手术方法治疗无效,只能考虑微创手术【椎间盘内亚甲蓝注射、IDET、射频、L2神经根阻滞】或传统的开放性手术【融合、非融合技术、内镜技术】。
杨益民 副主任医师 西安交通大学第一附属医院 骨科2515人已读 - 医学科普 骨质疏松症小常识
 杨益民 副主任医师 西安交通大学第一附属医院 骨科848人已读
杨益民 副主任医师 西安交通大学第一附属医院 骨科848人已读 - 医学科普 脊柱疾病选择微创减压的优势
第一手术创伤小,术后痛苦小。 第二,手术过程简单,手术成功率高。 第三,不需要全麻,对呼吸道影响小。发生气管炎肺部感染,等呼吸道疾病的概率就下降,或者没有。 第四,不需要输血,不需要备血,不增加血液传染性疾病的风险。 第五,术后即刻下地不造成静脉血栓、肺栓塞等严重并发症的风险。 第六,术中静脉麻醉患者感觉舒适,医生与病人及时沟通,神经监护功能好,造成神经损伤的风险,大大降低。 第七,术前、术中都可以口服用药,有助于其他合并疾病的治疗。比如说高血压,糖尿病等合并症的及时调理调整。及口服药物止痛。 第八,使用水介质,围手术区发生感染,并发症的几率降低。 第九,单纯减压往往能达到手术的目的,许多患者不再需要融合固定。避免了融合固定手术发生并发症的可能性和翻修手术的概率。 第十,微创手术操作流程,比开刀手术的培训过程简单,容易培养更多的微创手术医生。 第十一,手术难度低,就容易在第二级第三级的医院实施这个手术。符合国家医改的方向,让更多的患者受惠。 第十二,切口小,属于切口美容手术。 第十三,假使手术没有达到理想的疗效,再次翻修手术也没有开放手术那么那么复杂,手术还是一个常规的手术。 第十四,微创减压手术属于精准手术,只治疗责任间隙,不会预防性处理相邻节段。避免发生其他节段的退行性改变,而实施多节段融合手术。融合手术常常实施多间隙手术。 第十五,许多老年人年事已高,无法耐受开放手术和传统手术创伤的打击,但是能够接受微创手术的手术创伤,很快缓解痛苦改善老年的生活质量。 第十六,微创手术和开放手术的疗效相当或者更好。这是因为现在手术的器械更加精良,对医生有更好的帮助。还有就是医生的理念更加贴近病人的需求。
杨益民 副主任医师 西安交通大学第一附属医院 骨科1117人已读 - 典型病例 小孔镜解决大烦恼”——骨科椎间孔镜微创治疗腰椎间盘突出症新技术再创佳绩
腰椎间盘突出症是骨科常见的疾病,其症状为腰痛及放射性下肢痛,严重影响患者的日常生活和工作,保守治疗无效时则需手术,传统的手术方式为全麻下后路椎板减压,髓核摘除,甚至于内固定及椎体间融合,其创伤大,花费高,可能会有残留腰背部疼痛、无力,相邻阶段病变等并发症。随着医学发展,微创精准治疗已成为现代外科的必然趋势和要求。经皮椎间孔镜下腰椎间盘髓核摘除术就是属于脊柱微创治疗的范畴,具有创伤小,见效快,并发症少,花费低等特点,已被广大患者及脊柱外科医师所接受。 我科近期成功诊治一青年男性患者,主诉为腰痛伴右下肢放射性疼痛4个月,因疼痛患者导致患者脊柱侧弯并跛行,辗转当地及西安多家几家医院,经过理疗、按摩、口服药物等治疗,疼痛仍未缓解,已严重影响日常生活,基本丧失劳动能力,因家庭困难,无法承受传统开放手术,为了解决疼痛症状,患者多方打听,找到我科擅长脊柱孔镜手术的杨益民副教授。。 杨益民副教授接诊患者后,经过仔细查体和阅片,考虑诊断为腰4/5椎间盘突出症。入院后拍摄腰椎平片可见腰椎代偿性侧弯;腰椎磁共振可见腰4/5右侧巨大突出椎间盘,压迫腰4/5右侧神经根。患者症状典型,保守治疗无效,因此手术指征明确。根据患者自身及疾病特点杨康平副教授、杨益民副教授、任志伟主治医师、张波波住院医师及全科医生讨论后,遂决定行微创经皮椎间孔镜下腰4/5髓核摘除术。手术于2018-09-30日顺利完成,术后即刻疼痛由术前VAS评分9分变为1分,术后第二天即可下地行走。术后拍片见侧弯消失,磁共振示突出椎间盘已摘除。 微创作为一种理念,已贯穿于外科所有领域,脊柱外科亦不例外。椎间孔镜具有创伤小、安全性高、恢复快、花费小等优点,近年来在我国发展迅速,已被大家所认可。椎间孔镜技术目前在我科已成熟开展,患者满意率高,尤其适用于年轻及初次突出的患者。希望小小的孔镜在以后可以为更多的患者解决大烦恼,体现对患者无微不至的关爱。
杨益民 副主任医师 西安交通大学第一附属医院 骨科4096人已读 - 医学科普 腰椎间盘突出症
腰椎间盘突出症是脊柱外科临床中最常见的疾病之一,随着技术的不断发展,各种微创技术层出不穷,经皮椎间孔镜技术是近年来最热门的微创治疗技术,具有创伤小、出血少、恢复快等优点。
 杨益民 副主任医师 西安交通大学第一附属医院 骨科871人已读
杨益民 副主任医师 西安交通大学第一附属医院 骨科871人已读 - 医学科普 骨质疏松性椎体压缩性骨折的非手术治疗
椎体骨质疏松性骨折的发生,预示着全身骨强度明显降低,再次脊柱骨折或非脊柱骨折的危险性将明显增加,保守治疗除需卧床制动外,强化骨质疏松治疗和预防跌倒的是重要措施。措施:1)抗骨质疏松药物,应用以钙剂和维生素D3为基础的多种药物联合治疗。钙剂及维生素D3是纠正骨质疏松症的基础治疗药物,可以与骨吸收抑制剂或骨形成促进剂联合使用,例如:双膦酸盐、降钙素、雌激素等。(1)钙剂:为获得理想的骨峰值,避免骨质疏松症的发生,我国营养学会1988年10月公布的每日钙摄入推荐剂量为,成年人平均800mg/d,如果日常饮食中钙供给不足,可选用钙剂补充,绝经后妇女和老年人平均为1000mg/d[22]。据调查,我国老年人通过进食摄入的钙平均为400mg/d,远远低于推荐剂量,故应另外补充的元素钙量平均为500-600mg/d。钙剂可增加骨量储备,减缓骨质丢失,用于治疗骨质疏松症时,应与其他药物(如:维生素D,双膦酸盐等)联合使用以提高疗效。钙剂选择要兼顾其安全性和有效性,高钙血症时应该避免使用钙剂。此外,还应注意避免过量补充钙剂潜在的泌尿系结石和心血管疾病发病率增加的风险。(2)维生素D:能促进肠道钙元素的吸收,抑制骨质分解代谢,对保持骨量、改善肌力、维持机体稳定性、减少骨折发生均有益处。体内维生素D缺乏可导致甲状旁腺功能继发性亢进,加速骨分解,抑制骨吸收,从而引起或加重骨质疏松。成年人推荐剂量为200U(5g)/d,老年人因日照不足以及胃肠道摄入吸收功能的降低,常存在维生素D缺乏,故推荐剂量为400-800U(10-20g)/d。1-25双羟维生素D3(骨化三醇)因不再需要经过肝脏和肾脏羟化酶羟化就有生理活性效应,故称之为活性维生素D。而1α羟基维生素D3则需要经25羟化酶羟化为1-25双羟维生素D3后才具活性效应。所以活性维生素D及其类似物更适用于老年人、肾脏功能减退以及羟化酶缺乏的患者(见表1)。临床应用维生素D制剂时应注意个体差异和安全性,定期监测血钙和尿钙,酌情调整剂量。表1 活性维生素D及其类似物药物使用说明药物适应症疗效用法注意事项1,25双羟维生素D3(骨化三醇)骨质疏松症。促进骨形成和矿化、抑制骨吸收,增加骨密度。能改善老年人肌肉力量平衡能力,减少跌倒的危险,进而降低骨折风险。口服,0.25-0.5μg/d长期使用应注意监测血钙和尿钙水平。1α羟基维生素D3(α-骨化醇)口服,0.5-1.0μg/d肝脏功能不全者慎用。 (3)双膦酸盐类双膦酸盐(Bisphosphonates)是焦膦酸盐的稳定类似物,其结构特征为含有P-C-P基团。双膦酸盐与骨骼羟磷灰石有较高的结合力,可特异性的结合到转换活跃的骨表面上,抑制破骨代谢过程,减缓骨吸收速度。各类双膦酸盐治疗骨质疏松的作用是有不同点的,因此临床上应根据双膦酸盐药物种类选择合适的的使用剂量及用法(见表2)。表2 各类双膦酸盐类药物使用说明药物适应症(CFDA*批准治疗)疗效用法注意事项阿仑膦酸钠原发性骨质疏松症,绝经后骨质疏松症和药物引起的骨质疏松症。增加腰椎和腕部骨密度、降低椎体及非椎体骨折的风险。口服,70mg,每周一次和10mg,每日一次。空腹,服用后30min避免平卧,消化性溃疡、返流性食道炎者慎用依替膦酸钠绝经后骨质疏松症、男性骨质疏松症和糖皮质激素诱发的骨质疏松症。增加腰椎和腕部骨密度、降低椎体骨折风险。口服,每次0.2g,一日二次,两餐间服用。服药2w后需停药11w,服药2h内,避免食用高钙食品以及含矿物质的药品或抗酸药。肾功能损害者、孕妇及哺乳期妇女慎用。伊班膦酸钠绝经后骨质疏松症。增加腰椎和腕部骨密度、降低发生椎体及非椎体骨折的风险。静脉注射,每三月一次间断静脉滴注2mg。肾脏肌醉清除率<35ml/min的患者慎用。利噻膦酸钠治疗绝经后骨质疏松症和糖皮质激素诱发的骨质疏松症。部分国家已批准治疗男性骨质琉松症。增加腰椎和髋部骨密度、降低椎体及非推体骨折的风险。口服5mg,每日一次或35mg,每周一次。空腹,服用后30min避免平卧,胃及十二指肠消化性溃疡、返流性食道炎者慎用。唑来膦酸钠绝经后骨质疏松症。增加腰椎和髋部骨密度、降低椎体及非推体骨折的风险。静脉注射5mg,至少15min以上,每年只用一次。肾脏肌醉清除率<35ml/min的患者慎用。* 注:CFDA:国家食品药品监督管理总局(4)降钙素类降钙素(Calcitonin)由人体的甲状腺滤泡旁细胞(parafollicular cells,又称C细胞)制造,是一种钙调节激素,主要功能是降低血钙,抑制破骨细胞的生物活性,从而阻止骨的分解代谢并维持正常骨量。降钙素类药物还有一个重要特性就是具有明显的镇痛作用,对骨质疏松性症合并骨折或脊柱退变所致的慢性疼痛,以及骨肿瘤等骨病引起的疼痛均有良好的作用,因此更适合那些表现有疼痛症状的OP人群。目前应用于临床的降钙素类制剂有2种:鲑鱼降钙素和鳗鱼降钙素类似物(见表3)。表3 各类降钙素类药物使用说明药物适应症(CFDA批准治疗)疗效用法注意事项鲑鱼降钙素绝经后骨质疏松症。绝经后骨质疏松症。增加腰椎和髋部骨密度,降低发生椎体及非椎体骨折的风险。能明显缓解骨痛。鼻喷剂应用剂量为200IU/d;注射剂一般应用剂量为50IU/次,皮下或肌肉注射,每周2-7次。可有面部潮红、恶心等不良反应,偶有过敏现象,部分需皮试。鳗鱼降钙素 增加腰椎和髋部骨密度、能明显缓解骨痛。注射制剂,用量20U/w,肌肉注射。(5)雌激素类雌激素类(Estrogen)药物能抑制破骨细胞活性,降低骨量丢失速度,刺激成骨。临床研究已证明激素疗法(hormone therapy,HT),包括雌激素补充治疗(estrogen replacement therapy ,ERT)和雌、孕激素补充治疗(estrogen、progesterone replacement therapy,EPT)均能抑制骨分解代谢,降低骨质疏松性椎体/非椎体骨折的发病率,可有效预防和治疗绝经后骨质疏松症(见表4)。表4 雌激素使用说明药物适应症禁忌症用法注意事项雌激素绝经后骨质疏松症,或明确存在雌激素分泌不足者的骨质疏松患者。雌激素相关性肿瘤或疾病、肝功能明显减退者慎用。有口服、阴道用药等多种规格。规范进行定期安全性检查,排除雌激素相关性疾病。2)对症治疗药物,主要为止痛药(口服,静脉,外用)以缓解症状,还包括抗凝及促进胃肠道运动药物,稀释痰液等药物,营养支持药物等,以预防长时间卧床的并发症。3)腰背肌锻炼,在患者能接受的前提下,背部逐渐垫高可间接复位骨折椎体,腰背部过伸性训练,可增加腰背肌力量,有助于恢复脊柱稳定性,增加抗屈曲性损伤的能力。4)鼓励床上肢体收缩活动,可促进血液循环,防止肌肉萎缩及关节功能障碍,下肢气压泵治疗可预防静脉血栓的形成。5)下地活动时佩戴胸腰背支具,限制脊柱过度屈曲,避免椎体高度的再降低。
杨益民 副主任医师 西安交通大学第一附属医院 骨科1936人已读





